Τα τελευταία χρόνια ακούμε όλο και περισσότερο για το λιπώδες ήπαρ. Γνωστό και ως μη αλκοολική λιπώδης διήθηση του ήπατος, είναι μια κατάσταση, στην οποία η διατροφή είναι και παράγοντας κινδύνου και θεραπεία.
Μάλιστα το λιπώδες ήπαρ φαίνεται ότι αποκτά σταδιακά διαστάσεις επιδημίας, λόγω κυρίως της παχυσαρκίας και της κακής διατροφής, αν και αρκετά συχνά παρατηρείται και σε ανθρώπους με φυσιολογικό ή σχεδόν φυσιολογικό σωματικό βάρος.
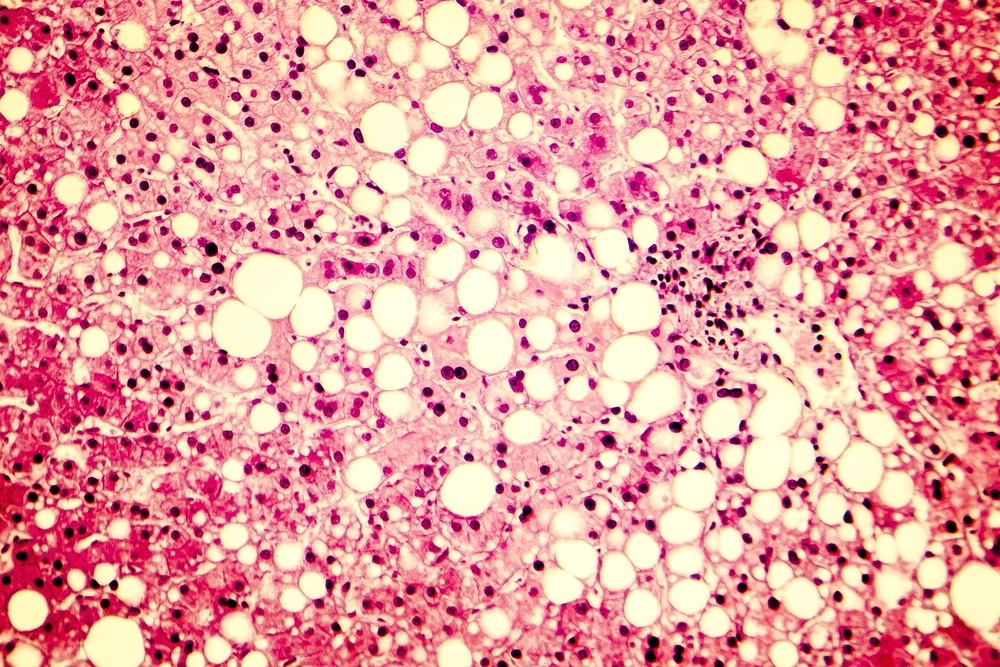
Με τον όρο μη αλκοολική λιπώδης διήθηση του ήπατος (ΜΑΛΝΗ) ορίζεται η συσσώρευση λίπους στο 5–10% της συνολικής μάζας των ηπατοκυττάρων, η οποία δεν οφείλεται σε υπέρμετρη κατανάλωση αλκοόλ και είναι μία σχετικά πρόσφατα αναγνωρισμένη νόσος.
Θεωρείται η ηπατική εκδήλωση του μεταβολικού συνδρόμου, αφού σχετίζεται ισχυρά με τα χαρακτηριστικά του μεταβολικού συνδρόμου, όπως την αυξημένη περίμετρος μέσης και την παχυσαρκία κεντρικού τύπου και την υπερλιπιδαιμία, ενώ κυρίαρχη θέση στην παθογένεια της νόσου κατέχει η αντίσταση στην ινσουλίνη και ο σακχαρώδης διαβήτης τύπου 2.
Λιπώδες ήπαρ και διαβήτης: Βίοι παράλληλοι
Ο αυξημένος επιπολασμός της ΜΑΛΝΗ βαίνει παράλληλα με την παγκόσμια επιδημία του ΣΔτ2 και της παχυσαρκίας και λαμβάνοντας υπόψη τη συνεχιζόμενη αύξησή τους, το μελλοντικό φορτίο της ΜΑΛΝΗ υπολογίζεται να αυξηθεί σημαντικά τα επόμενα χρόνια.

Η μη αλκοολική λιπώδης νόσος του ήπατος (NAFLD) αποτελεί μία από τις συνηθέστερες ηπατικές νόσους στον δυτικό κόσμο, με επιπολασμό της τάξης του 20-40% στον γενικό πληθυσμό. Η διάγνωσή της βασίζεται στην ανεύρεση επηρεασμένων δεικτών ηπατικής βιοχημείας, καθώς και στην ανίχνευση λίπους στο ήπαρ με απεικονιστικές μεθόδους, ενώ η πρόγνωσή της εξαρτάται από την παρουσία φλεγμονής (μη αλκοολική στεατοηπατίτιδα, NASH) ή ίνωσης/κίρρωσης, που καθορίζουν την ανάγκη θεραπευτικής παρέμβασης.
Η μη αλκοολική λιπώδης νόσος του ήπατος διακρίνεται σε δύο μορφές. Την κατάσταση που ονομάζουμε και ως «λιπώδες ήπαρ» – που είναι μία αθώα κατάσταση – και τη δεύτερη που είναι η μη αλκοολική στεατοηπατίτιδα, η οποία είναι πολύ πιο σοβαρή, αφού είναι μία χρόνια φλεγμονή του ήπατος με ίνωση, που μπορεί να εξελιχθεί σε κίρρωση ή/και καρκίνο.
Παρά τη στενή συσχέτιση της ΜΑΛΝΗ με την παχυσαρκία, υπάρχει μία υποομάδα ασθενών της τάξης του 5-20%, που έχει φυσιολογικό σωματικό βάρος. Στοιχεία από την Ελλάδα μέσα από τις κοινές κατευθυντήριες οδηγίες από την Εταιρεία Μελέτης Ήπατος, τη Διαβητολογική Εταιρεία και την Εταιρεία Παχυσαρκίας δείχνουν ότι περίπου 1/8 των ασθενών με ΜΑΛΝΗ έχει φυσιολογικό δείκτη μάζας σώματος (body mass index, ΒΜΙ).
Πού αποδίδεται το φαινόμενο
Η συσσώρευση λίπους στο συκώτι αποδίδεται στον σύγχρονο τρόπο ζωής, στην ανθυγιεινή και περισσότερο «δυτικού τύπου» διατροφή, που είναι πλούσια σε επιβαρυντικά λιπαρά και πολλά σάκχαρα και την απουσία άσκησης, σε συνδυασμό με την πιο καθιστική ζωή, που όλα συμβάλλουν την ανάπτυξη μεταβολικών διαταραχών, στις οποίες συμπεριλαμβάνεται η αυξημένη αντίσταση στην ινσουλίνη.
Η αντίσταση στην ινσουλίνη, που αποτελεί πρόδρομη κατάσταση του σακχαρώδους διαβήτη, φαίνεται ότι εμπλέκεται και στην ΜΑΛΝΗ.
Η διατροφή φαίνεται πως κατέχει σημαντική θέση, τόσο ως παράγοντας
κινδύνου της νόσου, όσο και ως θεραπευτικό μέσο. Για τον λόγο αυτό η
σημαντικότερη αλλαγή, που πρέπει να κάνουμε, είναι η υιοθέτηση μίας πιο
παραδοσιακής και μεσογειακής διατροφής και η απώλεια του 5-10% του αρχικού σωματικού μας βάρους.
Πολλαπλές μη τυχαιοποιημένες μελέτες έχουν δείξει ότι η απώλεια βάρους σε ασθενείς με ΜΑΛΝΗ συσχετίζεται με βελτίωση των ηπατικών ενζύμων και της ηπατικής στεάτωσης εκτιμώμενης με απεικονιστικές μεθόδους. Η Μεσογειακή διατροφή βελτιώνει την ηπατική στεάτωση, σε σύγκριση με δίαιτα φτωχή σε λιπαρά και υδατάνθρακες και θα πρέπει να προτιμάται σε Μεσογειακές χώρες όπως η Ελλάδα.
Κομβική και εδώ η Μεσογειακή διατροφή
Πολλές μελέτες έχουν δείξει ότι η μεγαλύτερη συμμόρφωση στη μεσογειακή διατροφή σχετίζεται με μικρότερο κίνδυνο παρουσίας σοβαρής στεάτωσης και στεατοηπατίτιδας σε ασθενείς με ΜΑΛΝΗ.
Όσο αφορά στη διατροφή, που πρέπει να ακολουθήσουμε, είναι πολύ σημαντικό να περιορίσουμε την κατανάλωση απλών υδατανθράκων (π.χ. ζάχαρης, αναψυκτικών και έτοιμων χυμών και φρουτοποτών με προστιθέμενη ζάχαρη, γλυκών, προϊόντων κατεψυγμένης ζύμης, μπισκότων και άλλων). Ιδιαίτερα επιβαρυντικοί παράγοντες θεωρούνται οι επεξεργασμένες τροφές και η βιομηχανική φρουκτόζη, που περιέχεται σε αναψυκτικά και φρουτοποτά.
Αντιθέτως πρέπει να αυξήσουμε την κατανάλωση σύνθετων υδατανθράκων πλούσιων σε φυτικές ίνες (λ.χ. όσπρια, λαχανικά). Παράλληλα είναι, επίσης, σημαντικό να αποφεύγουμε τα μαγειρικά έλαια, που είναι πλούσια σε ωμέγα-6 λιπαρά οξέα (λ.χ. σογιέλαιο, ηλιέλαιο, καλαμποκέλαιο) και να προτιμούμε το αγνό και έξτρα παρθένο ελαιόλαδο και τα λιπαρά ψάρια, πλούσια σε ω3 λιπαρά και να συμπεριλάβουμε στη διατροφή μας τα γαλακτοκομικά προϊόντα, που περιέχουν προβιοτικά (λ.χ. κεφίρ, «ζωντανά» γιαούρτια), τα οποία είναι ιδιαιτέρως ευεργετικά.
Τα στοιχεία για τη χρήση αλκοόλ εντός επιτρεπτών ορίων σε μη κιρρωτικούς ασθενείς με ΜΑΛΝΗ είναι αντικρουόμενα, χωρίς αυτή τη στιγμή να συνίσταται η πλήρης αποχή από το αλκοόλ, ενώ η κατανάλωση καφέ συσχετίζεται με χαμηλότερο επιπολασμό στεάτωσης, αλλά για αυτό δεν υπάρχουν μακροχρόνια δεδομένα.
Ώρα για αλλαγές
Κάποιες από τις αλλαγές, που θα θεωρούσαμε απαραίτητες, είναι:
1. Να μειωθεί το συνολικό λίπος, τα κορεσμένα λιπαρά (ζωικής προελεύσεως) και η διαιτητική χοληστερόλη από τυριά, κρέατα, τυρόπιτες και γλυκά.
2. Να κυριαρχήσει το ελαιόλαδο ως επιλογή λίπους, αλλά κι αυτό με μέτρο
3. Να επιλέγονται υγιεινές μαγειρικές παρασκευές (βραστά και ψητά πιάτα).
4. Να υπάρχουν μικρά και συχνά γεύματα με καλύτερη κατανομή τους όλη την ημέρα, αλλά όχι αργά το βράδυ και μετά τη δύση του ηλίου
5. Να υπάρχουν άφθονα φρούτα και λαχανικά και τρόφιμα με φυτικές ίνες
6. Να γίνεται κατανάλωση αρκετών υγρών με κυρίαρχο το νερό και τα αφεψήματα/βότανα
7. Να αποφεύγουμε την κατάχρηση του αλκοόλ και της καφεΐνης
8. Να υπάρχει προσπάθεια για κατάκτηση και συντήρηση ενός πιο φυσιολογικού βάρους
9. Να υπάρχει συνετή κατανάλωση αλατιού και επεξεργασμένων τρόφιμων
Χάρης Δημοσθενόπουλος
Κλινικός Διαιτολόγος – Προϊστ’αμενος Διαιτολογικού Τμήματος ΓΝΑ Λαϊκό
Μέλος ΔΣ ΕΔΕ – Board Member of DNSG & Lead of EFAD European Specialist for Diabetes

Δεν υπάρχουν σχόλια:
Δημοσίευση σχολίου
Οιοσδήποτε θίγεται από άρθρο ή σχόλιο που έχει αναρτηθεί στο oxafies.com , μπορεί να μας ενημερώσει, στο oxafies@gmail.com ώστε να το αφαιρέσουμε άμεσα. Ομοίως και για φωτογραφίες που υπόκεινται σε πνευματικά δικαιώματα.
Στo oxafies.com ακούγονται όλες οι απόψεις . Αυτό δε σημαίνει ότι τις υιοθετούμε η ότι συμπίπτουν με τις δικές μας .